Wyniki dla: choroby rzadkie
Choroby rzadkie w jamie ustnej są – paradoksalnie – liczne. Bo choć występują rzadko, to lista jednostek chorobowych, które mogą dawać objawy także w obrębie jamy ustnej, jest – wbrew pozorom – długa. Nie jest to lista zamknięta i stała, gdyż klasyfikacja chorób rzadkich ulega modyfikacjom z uwagi na dokonywane odkrycia i lepszą znajomość genomu człowieka.
Choroby rzadkie – co to takiego?
Zgodnie z definicją Komisji Europejskiej, za chorobę rzadką uznaje się chorobę, która występuje z częstością mniejszą niż 5 przypadków na 10 tysięcy osób[1]. Ponadto niektórzy wyodrębniają jeszcze zestaw cech, z których przynajmniej jedna musi być obecna u osoby dotkniętej chorobą, aby schorzenie to można było uznać za rzadkie. Są to:
- przewlekłość choroby;
- brak wiedzy o etiologii choroby;
- brak leczenia lub jego słaba dostępność;
- znaczne obciążenie chorobą lub ograniczenie/pogorszenie jakości życia.
Choroby rzadkie w jamie ustnej – różne przyczyny i typy manifestacji
Przyczyną chorób rzadkich – także tych, które dają objawy w jamie ustnej – są:
- mutacje genetyczne – często, np. w chorobie Gauchera;
- zakażenia – np. grzybami w histoplazmozie;
- stany zapalne, np. w amyloidozie;
- czynniki nieznane, np. w ogniskowej hiperkeratozie dłoni i stóp oraz dziąseł
Choroby rzadkie mogą wystąpić w każdym wieku – z tego powodu ich symptomy w jamie ustnej mogą trwać przez całe życie osoby dotkniętej schorzeniem (choroba Downa) lub przez większą jego część, albo też pojawić się dopiero w wieku starszym (pemfigoid bliznowaciejący). Co ciekawe, ta sama jednostka chorobowa może u dotkniętych nią osób manifestować się w rozmaity sposób i tylko część symptomów może być wspólna dla wszystkich. Więcej
Informacji o kondycji języka dostarczają jego: kolor, wielkość, ruchomość, wilgotność, kształt powierzchni, a także wielkość i wygląd brodawek, obecność i wygląd nalotu czy wielkość, kształt i barwa naczyń znajdujących się po spodniej stronie tego organu.
Trzeba pamiętać, że wymienione wyżej właściwości języka dostarczają również cennych wskazówek dotyczących zdrowia ogólnego i często stanowią wytyczne wskazujące kierunek diagnozowania.
Lepszy do oceny medycznej jest język dziecka niż dorosłego: ponieważ najczęściej jest gładki, bez blizn i bez zmian strukturalnych. Najczęściej też podczas choroby lub gorączki szybciej zmienia kolor i wyraźniej widać na nim zmiany w wyglądzie i wielkości brodawek.
Kiedy język jest zdrowy…
… jest ruchomy, niebolesny, giętki, w kolorze różowo-czerwonym, bez nalotu, plam, nadżerek, stwardnień, guzków czy uwypuklonych i powiększonych brodawek smakowych. Na spodniej stronie widać siateczkę unaczynienia bez uwypukleń i poszerzeń, a na bocznych powierzchniach, które stykają się z zębami, nie widać spękań, plam czy owrzodzeń. Więcej
Do najistotniejszych funkcji miazgi należy ochrona organizmu przed zębopochodnym za-każeniem ogniskowym. Profilaktyka chorób miazgi (pulpopatii), wykrywanie i leczenie ich wczesnych postaci stanowi istotny problem stomatologii zachowawczej.
Poznanie przyczyn chorób miazgi jest jednym z kluczowych warunków właściwego zapobiegania tym chorobom. Najczęstszą przyczyną pulpopatii jest próchnica.
Główne przyczyny chorób miazgi
Przyczyny chorób miazgi dzieli się na pochodzenia wewnętrznego i zewnętrznego.
Przyczyny pochodzenia wewnętrznego mają nieduże znaczenie w chorobach miazgi (rzadkie przypadki chorób miazgi powodować mogą choroby ogólne, np. zaburzenia w przemianie materii i wydzielania wewnętrznego, niedobory pokarmowe, choroby bakteryjne i in.).
Najczęściej choroby miazgi są powodowane przez czynniki zewnątrzpochodne działające w środowisku jamy ustnej:
- czynniki bakteryjne
- czynniki mechaniczne
- czynniki termiczne
- czynniki chemiczne
- czynniki elektryczne.
Do głównych przyczyn chorób miazgi (oprócz próchnicy) należą te patologie twardych tkanek zęba, które powodują otwarcie kanalików zębinowych (urazy mechaniczne, starcia zębów, ubytki erozyjne/abrazyjne) i ułatwiają przenikanie bodźców chorobotwórczych do miazgi. Zazwyczaj za choroby miazgi odpowiada kilka rodzajów bodźców, które działają jednocześnie. Niektóre bodźce (elektryczne, świetlne, radioaktywne) mogą powodować choroby miazgi przy nieuszkodzonym szkliwie.
Na charakter i rozległość zmian w miazdze zębowej wpływa rodzaj, intensywność i czas działania bodźców oraz głębokość ubytków. Gdy miazgę oddziela od ubytku warstwa prawidłowej zębiny, bodźce związane z procesem chorobowym w tkankach twardych zęba powodują zmiany odwracalne (ostre lub przewlekłe), ograniczone najczęściej do miejsc miazgi, które sąsiadują z ubytkiem. Dzięki leczeniu i wypełnieniu ubytku pulpopatie odwracalne mogą się cofnąć, a miazga – powrócić do zdrowia. Jednak nieleczone ubytki głębokie twardych tkanek zęba, szczególnie ubytki próchnicowe, przyczyniają się do powstania rozległych nieodwracalnych zapaleń miazgi. Więcej
Dentysta jak psycholog? Ba, żeby tylko! W szczególnych przypadkach współczesny stomatolog wkracza również w obszar działania psychiatry. Czy to dobre dla pacjentów? W określonych sytuacjach – zdecydowanie tak.
Psycholog to specjalista od rozpoznawania, wyjaśniania i przewidywania ludzkich zachowań. Wysłucha, wspomoże radą, zasugeruje, naświetli drogę, zmusi do zastanowienia się i określenia własnych uczuć i emocji. Ale nie przepisze farmaceutyków pomocnych w leczeniu zaburzeń psychicznych. Podobnie jak psychoterapeuta skupiający się na długoterminowej pracy z pacjentem borykającym się z problemami psychicznymi/osobistymi, której celem jest zmiana postawy i zachowań pacjenta. Psychiatra to z kolei lekarz: ma możliwość stosowania środków farmakologicznych, które uśmierzają lub likwidują lęki, fobie i przywracają równowagę emocjonalną.
A dentysta?…
Zawód wielu kompetencji
Dentysta to też lekarz. I tylko w podstawowym założeniu zajmuje się leczeniem chorób jamy ustnej. Bo czasem musi subtelnie pokierować zbyt wybujałymi marzeniami pacjenta o hollywoodzkim uśmiechu, a czasem – odwrotnie: natchnąć przekonaniem, że piękny uśmiech rzeczywiście jest receptą na sukces w życiu i warto poświęcić wiele dla jego zdobycia.
Niektórzy pacjenci oczekują jedynie podstaw: że dobry stomatolog nie tylko ukoi ból fizyczny i wyleczy chore zęby, ale także zmniejszy lub zlikwiduje strach przed leczeniem chorób jamy ustnej. To wszystko. Jest jednak spora grupa pacjentów bardziej wymagających i świadomych: oni silnie wierzą w potężny wpływ olśniewającego uśmiechu na życie[i] – część z nich kwadranse spędzane na fotelu stomatologicznym traktuje niczym seanse psychoterapeutyczne, które mają zaowocować nową jakością życia osoby dotychczas zakompleksionej, zagubionej czy borykającej się z nastrojami depresyjnymi. Nic bowiem nie leczy kompleksów lepiej i nie podnosi skuteczniej poziomu samooceny, jak świadomość własnego atrakcyjnego wyglądu. Więcej
Jama ustna jest miejscem zasiedlanym przez około 700 gatunków mikroorganizmów, które w warunkach równowagi fizjologicznej nie są zagrożeniem dla zdrowia i życia. Do organizmów zasiedlających jamę ustną zaliczamy bakterie i grzyby. Naturalna flora jamy ustnej stabilizuje się w dzieciństwie i stopniowo zmienia się wraz z wiekiem pod wpływem czynników środowiskowych oraz behawioralnych.
Schorzenia w obrębie jamy ustnej są zwykle powodowane zachwianiem równowagi biologicznej flory, prowadzi to do nadmiernego namnażania się drobnoustrojów jednego gatunku przy hamowaniu występowania innych. Zmiana mikroflory może stwarzać korzystne środowisko dla inwazji organizmów nie występujących fizjologicznie w jamie ustnej. Bakterie mogą się przemieszczać do innych układów, głównie drogą pokarmową i wziewną i wywoływać objawy ogólnoustrojowe. Istnieją dowody na zwiększanie ryzyka powstawania miażdżycy i cukrzycy przez bakterie obecne w jamie ustnej. Antybiotykoterapia może prowadzić do powstawania infekcji grzybiczych, głównie grzybami z grupy Candida, które stale kolonizują błonę śluzową jamy ustnej. Flora bakteryjna jest w dużej mierze odpowiedzialna za powstawanie płytki nazębnej oraz choroby przyzębia, a także za występowanie halitozy (przykrego zapachu z ust).
Bakterie próchnicotwórcze
Bakterie fermentujące cukry są uważane za jeden z najbardziej predysponujących do próchnicy czynników. Mikroorganizmy te wykorzystują węglowodany obecne w ślinie, a przekształcając je w kwasy przyczyniają się do obniżania pH w jamie ustnej. Kwaśne środowisko sprzyja rozpuszczaniu szkliwa. Zwiększoną aktywność bakterii kwasotwórczych stwierdza się u osób preferujących dietę bogatą w cukry proste. Za najbardziej próchnicotwórcze drobnoustroje uważa się gatunki Streptococcus mutans, Lactobacillus rhamnosus, Streptococcus gordonii, Fusobacterium nucleatum, ponieważ są one głównymi organizmami kolonizującymi błonkę pierwotną zębów. Proces tworzenia się płytki nazębnej jest złożony, w trakcie powstawania płytki nazębnej kolejne drobnoustroje przyłączają się i tworzą struktury coraz bardziej kompleksowe. Oprócz wydzielania kwasów większość tych bakterii posiada zdolność wytwarzania polisacharydów ułatwiających przyleganie do koron zębów, wytwarzają one także enzymy proteolityczne, dzięki którym możliwa jest ich inwazja w głąb kanalików zębinowych. Bakterie te mają zdolność rozkładania włókien kolagenowych, co prowadzi do osłabienia struktury zębiny i ułatwia penetrację do komory zęba. Długotrwała obecność płytki nazębnej prowadzi do jej utwardzenia w postaci kamienia nazębnego, a jego odkładanie się do chorób przyzębia, zwykle ma to miejsce przy braku usuwania płytki w wyniku niewystarczającej higieny.
Bakterie odpowiedzialne za powstawanie halitozy
Z przeprowadzonych badań wynika, że przykry zapach z jamy ustnej jest w 90% przypadków wywoływany przez czynne proteolitycznie beztlenowe bakterie Gram-ujemne. Za organizmy najbardziej przyczyniające się do powstawania halitozy uważane są gatunki Porphyromonas gingivalis, Fusobacterium nucleatum i Prevotella intermedius, wpływają one także na występowanie chorób przyzębia. Aktywność proteolityczna tych drobnoustrojów dotyczy głównie białek występujących w ślinie oraz składników złuszczonych komórek nabłonka, które rozkładane są do aminokwasów, a następnie dalej metabolizowane. Przemiana materii tych bakterii prowadzi do wydzielania lotnych związków siarczkowych o przykrym zapachu, głównie siarkowodoru i merkaptanu metylu.
Grzyby
W jamie ustnej występują w małej ilości naturalnie różne gatunki drożdżaków, głównie z rodziny Candida, gatunek Candida albicans jest najbardziej powszechny. Grzyby te przy zachowaniu równowagi homeostatycznej nie prowadzą do powstania żadnych schorzeń. Jeżeli równowaga zostanie zachwiana, np. w wyniku antybiotykoterapii lub niedoboru odporności, to może nastąpić wzmożony wzrost grzybów prowadzący do powstania zakażeń. Infekcje te charakteryzują się występowaniem białych pleśniawek, które można łatwo usunąć, pozostają po nich krwawiące rany. Gatunki Candida mogą również powodować leukoplakię włochatą, która uważana jest za stan przedrakowy i powstaje w wyniku zmian przerostowych komórek nabłonka, do których wnikają pseudostrzępki grzybów. Leukoplakia włochata widoczna jest jako spora biała zmiana na błonie śluzowej, która nie daje się łatwo usunąć. U palaczy notuje się zwiększone ryzyko zakażeń grzybami Candida.
Więcej
Magazyn Stomatologiczny, 2011, XXI, 1, 76-82:
Autor: Marcin Krufczyk – Lekarz stomatolog, Zabrze | Kontakt e-mail: marcin@dentysta.eu
Badanie ankietowe, w którym wzięło udział ponad 3500 respondentów z całej Polski oraz z innych krajów, miało na celu w celu wyjaśnienie głównych przyczyn dentofobii i przybliżenie metod radzenia sobie ze stresem w gabinecie stomatologicznym i poczekalni. Poruszono w nim także takie kwestie, jak to, które znieczulenia są odbierane przez pacjentów jako najbardziej bolesne i jaką postawę powinien przyjąć lekarz, aby wyzbyć się negatywnego napięcia we wzajemnej relacji z pacjentem.
Dentofobia
Od zarania dziejów dentysta był postrzegany jako postać negatywna, kojarząca się głównie z bólem i nieprzyjemnymi doznaniami. Ten utarty pogląd sprawia, że ludzie boją się wizyt u dentysty, a niektórzy unikają ich jak ognia. Skrajny strach powodujący ataki paniki i paraliżującą niechęć jest nazywany dentofobią (1, 2). Niechęć pacjenta na fotelu dentystycznym jest przeszkodą zarówno dla niego samego, jak i dla dentysty, a spowodowane strachem jego nadmierne pobudzenie i wrażliwość na choćby najlżejsze dotknięcie lekarza uniemożliwia wręcz leczenie. Czy jest na to sposób? Dentyści prześcigają się w stosowaniu przeróżnych metod zmniejszania napięcia w kontakcie z pacjentami. Która z tych metod jest skuteczna i czy w ogóle można się wyzbyć strachu i poczucia lęku?
Cel pracy
Celem badania było uchwycenie podstawowych czynników wywołujących stres podczas wizyty u stomatologa, a także znalezienie złotego środka, który pozwoli na zmniejszenie napięcia w relacji dentysta – pacjent. Ponadto podjęto próbę:
• ustalenia natężenia strachu i jego wpływu na częstość wizyt u dentysty,
• wychwycenia najbardziej stresogennych zabiegów,
• przedstawienia wzorcowej postawy lekarza,
• określenia standardów wyposażenia gabinetu i poczekalni, które pozwolą na ograniczenie stresu pacjentów do minimum.
Materiały i metody
Badanie zostało przeprowadzone w formie anonimowej ankiety internetowej oraz jej drukowanego odpowiednika w celu potwierdzenia osiągniętych wyników. Ankieta była dostępna pod adresem internetowym dentofobia.1k.pl od 5 lipca do 30 września 2010 roku. Stronę z ankietą zabezpieczono w taki sposób, by jedna osoba (jeden adres IP) mogła wypełnić ją tylko raz – pozwoliło to na uzyskanie obiektywnych, wolnych od błędów, rzetelnych wyników. Oprogramowanie ankiety wymagało wypełnienia wszystkich pól przez osobę odpowiadającą przed jej ostatecznym wysłaniem i stanowiło podstawę do przeprowadzenia badania na większą skalę. W badaniu „Dentofobia – strach przed dentystą” wzięło udział 3687 osób. Ankieta osiągnęła dużą popularność dzięki wsparciu portalu dentystycznego dentysta.eu oraz kilku innych stron tematycznych. Badani, którzy reprezentowali kilka przedziałów wiekowych (tab. I), pochodzą z różnych regionów Polski (tab. II).
TABELA I. Wiek badanych
| Wiek w latach | % |
| 7-13 14-18 19-25 26-40 41-60 ponad 60 |
2% 30% 37% 20% 11% 1% |
TABELA II. Podział badanych ze względu na miejsce zamieszkania
| Województwo | % |
| śląskie małopolskie wielkopolskie mazowieckie podkarpackie dolnośląskie łódzkie pomorskie kujawsko-pomorskie lubelskie zachodniopomorskie opolskie warmińsko-mazurskie podlaskie lubuskie świętokrzyskie inny kraj niż Polska |
15,43% 11,28% 9,90% 8,90% 7,84% 6,62% 5,99% 5,42% 5,29% 4,67% 4,04% 3,09% 2,93% 2,71% 2,63% 2,09% 1,17% |
Ankieta składała się z 30 pytań jednokrotnego lub wielokrotnego wyboru oraz 6 pytań otwartych. Odpowiadając na nie, osoba badana mogła szczegółowo opisać dany problem. Wyniki ankiety zostały zebrane i zanalizowane w wielowymiarowych tabelach, a następnie przedstawione za pomocą wykresów.
Dentofobia
Wyniki i omówienie badania
• Co tak naprawdę jest przyczyną strachu?
Aby skutecznie walczyć z chorobami, do których niewątpliwie zalicza się dentofobia w jej zaawansowanej postaci, należy przede wszystkim poznać przyczynę strachu, którego podłoże znajduje się w przeszłości (ryc. 1).
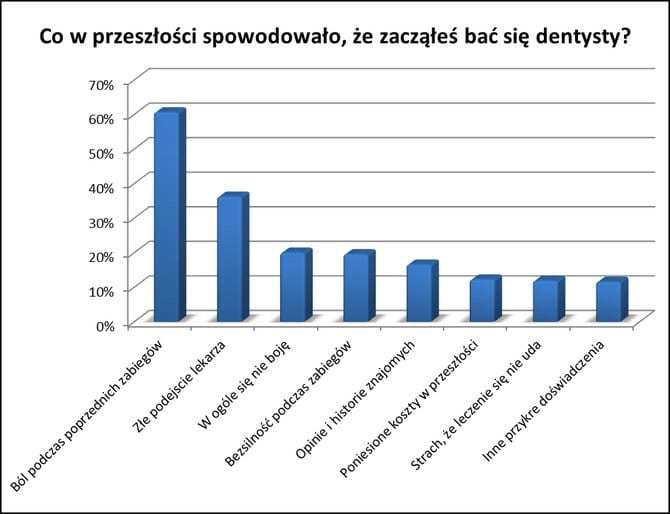
Ryc. 1. Przyczyny strachu przed dentystą.
Około 60% pacjentów podaje – jak można się było spodziewać – ból i przykre doświadczenia w przeszłości jako przyczynę strachu przed dentystą (3). Kolejne 36% to pacjenci, którzy skarżą się na złe podejście lekarza – niespełniającego ich oczekiwań lub traktującego przedmiotowo pracę zawodową. Co piąty pacjent nie wytrzymuje swojej bezsilności podczas zabiegów. Każe to się zastanowić nad stworzeniem w gabinecie atmosfery, w której leczony ma wrażenie panowania nad sytuacją i jej kontrolowania. Chodzi tu szczególnie o cierpliwe podejście dentysty do pacjenta i zaprzestanie działań po wykonaniu przez niego umówionego znaku, np. uniesienia ręki przy nadmiernej bolesności zabiegu. Nie bez znaczenia są także opinie i historie znajomych oraz ceny zabiegów (4).
Nadziąślaki (epulides) – są to najczęściej obserwowane guzy występujące w obrębie dziąseł, ich etiologia nie jest do końca poznana, uważa się, że na ich powstawanie mają wpływ czynniki drażniące oraz wahania hormonalne. Charakterystyczną cechą we wszystkich rodzajach nadziąślaków jest nadmierny przerost śluzówki (hiperplazja). Nadziąślaki są nowotworami niezłośliwymi, które jedynie w niezmiernie rzadkich przypadkach ulegają zezłośliwieniu.
Nadziąślak – rodzaje
• nadziąślak ziarnisty (epulis granulomatosa)
– uważa się, że powstaje w wyniku miejscowego urazu, innymi czynnikami mającymi znaczenie dla rozwoju tego naddziąślaka są inne towarzyszące choroby, np. brzeżne zapalenie przyzębia (parodontitis marginalis) oraz poziom hormonów, ponieważ zmiany te powstają do czterech razy częściej w u ciężarnych kobiet niż w pozostałych grupach pacjentów, dlatego niektórzy stosują nazwę naddziąślak ciężarnych (epulis gravidarum). W badaniach przeprowadzonych na zwierzętach doświadczalnych wykazano, że wzrost poziomu estrogenu i progesteronu powoduje zwiększoną proliferację komórek tkanek, które doznały urazu. Obserwuje się intensywny wzrost naddziąślaków ziarnistych u kobiet ciężarnych do 7. miesiąca ciąży włącznie – uważa się, że w tym czasie poziom estrogenu i progesteronu osiąga we krwi optymalny poziom do dalszego rozwoju, ponieważ w trakcie kolejnych miesięcy ciąży poziom wymienionych hormonów wzrasta, natomiast tempo wzrostu naddziąślaka ziarnistego nie zwiększa się. W badaniu histologicznym charakterystyczna jest płatowata struktura tkanki, w której obecna jest duża ilość naczyń włosowatych wypełnionych erytrocytami, w obrazie mikroskopowym widoczna jest wysoka infiltracja neutrofili oraz obecność komórek plazmatycznych i leukocytów. Powierzchnia zmiany jest często pokryta skrzepem zbudowanym w dużej mierze z fibryny. Długo utrzymujące się zmiany mają skłonność do włóknienia. Leczenie wymaga usunięcia zmiany wraz ze stykającą się z nią okostną, jeżeli zmiana objęła powierzchowny fragment kości, to również należy go usunąć. Zabieg przeprowadza się za pomocą skalpela, przy użyciu diatermii lub lasera CO2. Ponadto wdraża się leczenie parodontopatii oraz zaleca się polepszenie stanu higieny jamy ustnej. Nadziąślak ziarnisty ma dużą skłonność do nawracania. Przy nawrotach choroby zaleca się usunięcie sąsiednich zębów. Naddziąślaki u kobiet ciężarnych zaleca się badać histopatologicznie i usuwać dopiero po zakończeniu ciąży, ponieważ jego wycięcie w trakcie ciąży sprzyja jego nawrotom. Po zakończeniu leczenia zaleca się kontrolę kliniczną jamy ustnej, w celu zapobieżenia nawrotom guza.
• nadziąślak włóknisty (epulis fibrosa)
– uważany jest za kolejne stadium naddziąślaka ziarnistego, ze względu na podobne rozłożenie epidemiologicznych grup ryzyka, odnośnie wieku i stanu, w szczególności zaś częste jego występowanie u kobiet ciężarnych, poza tym w obrazie histologicznym nawracające formy naddziąślaka ziarnistego przyjmują formę naddziąślaka włóknistego. Podobnie jak w przypadku naddziąślaka ziarnistego, naddziąślaki włókniste mogą przechodzić na śluzówkę warg, koniuszka czy też brzegów języka. Ta forma naddziąślaka preferuje umiejscawiać się na powierzchni brodawek międzyzębowych, prowadzi to do hiperplazji dziąseł, na powierzchni zmiany obserwuje się nadżerki i owrzodzenia. Ponadto na zmianie występują blade plamy – w miejscach, gdzie guz jest gorzej ukrwiony. W obrazie histologicznym obserwuje się wielką ilość włókien kolagenowych oraz rzadko występujące naczynia włosowate, granulocyty występują pojedynczo. Czasami obecne są także zwapnienia lub skostnienia – dlatego ten rodzaj zmian zwany jest czasem nadziąślakiem włóknistym kostniejącym. Leczenie wygląda identycznie jak w przypadku naddziąślaka ziarnistego, należy jednak rozróżniać te dwie zmiany poprzez badanie histopatologiczne guza.
• nadziąślak olbrzymiokomórkowy (epulis gigantocellularis)
– ta forma rozwija się tylko i wyłącznie w obrębie dziąseł, zwykle na stronach bocznych łuków zębowych – obok zębów trzonowych i przedtrzonowych, występuje także u osób z bezzębiem. Zmiana ta przeważnie atakuje osoby pomiędzy 40 a 60 rokiem życia, jest częstsza u kobiet niż u mężczyzn. Naddząślak olbrzymiokomórkowy osiąga duże rozmiary – od 2 do 5 cm, czasem nawet ponad. Zmianie towarzyszy często zapalenie węzłów chłonnych spowodowane owrzodzeniem blisko położonej śluzówki. Ten rodzaj naddziąślaka częściej występuje w obrębie żuchwy. Zmiana oglądana bez użycia mikroskopu wygląda niemal identycznie jak w przypadku ziarniniaka ropnego; jest ona miękka w dotyku, o kolorze purpurowym, na powierzchni widoczne są plamki. Naddziąślak ten lekko krwawi, zdarza się czasem, że jego kolor zmienia się na brązowawy, w przeciwieństwie do innych naddziąślaków może on powodować zmiany w istocie zbitej kości, z którą sąsiaduje – nadżerka taka jest widoczna na zdjęciu rentgenowskim. W obrazie mikroskopowym widoczne są małe grupy nieregularnie rozłożonych wielkich komórek, często obserwuje się także płatowaty podział zmiany, występują jednojądrowe nacieki komórkowe oraz złogi syderyny. Komórki naddziąślaka wielkokomórkowego posiadają zdolności kościogubne, tak jak osteoklasty, dlatego obserwuje się erozję kości w ich przebiegu. Istnieje konieczność postawienia diagnozy różnicowej, ponieważ podobne objawy występują przy nadczynności przytarczyc – wystarcza oznaczenie poziom wapnia i fosforu we krwi lub poziom krążącego w niej parathormonu. Usunięcie chirurgiczne naddziąślaka wraz z zajętymi przez niego tkankami (zwłaszcza istotą zbitą kości) jest koniecznością, ponadto należy wykonać badanie histopatologiczne, pacjent musi zgłaszać się na regularne kontrole w celu wykluczenia nawrotów guza.
• nadziąślak wrodzony (epulis congenita)
W przeciwieństwie do pozostałych opisanych naddziąślaków jest guzem wrodzony, którego obecność stwierdza się już po 30. tygodniu życia płodowego. Nowotwór ten rozwija się wyłącznie w obrębie szczęki lub żuchwy, jednak częściej pojawia się w szczęce i dotyka dziewczynek 10 razy częściej niż chłopców. Za jego powstawanie obwinia się komórki mezodermalne o aktywności miofibroblastów. Nabłonek płaski pokrywający guz jest zawsze mocno spłaszczony. Guz ten ma kolor szarawo-czerwonawy, w obrazie mikroskopowym widać spore wieloboczne komórki z kwasochłonna cytoplazmą, obecne są także ziarnistości, jądra małe, położone centralnie ze zbitą chromatyną. Leczenie polega na wycięciu guza, badania nie wykazały jego nawrotów, nawet przy pozostawieniu jego części w ciele pacjenta.
• nadziąślak szczelinowaty (epulis fissurata)
– w przeciwieństwie do innych naddziąślaków powstaje on w większości przypadków wyniku długotrwałego podrażnienia śluzówki poprzez źle dopasowaną protezę osiadającą. Zmiana ta pojawia się wokół brzegów protezy. Występowanie tego rodzaju nadziąślaka u dzieci i młodzieży jest bardzo rzadko spotykane. Tak jak inne naddziąślaki występuje częściej u kobiet niż u mężczyzn. W obrazie makroskopowym widoczne są jakby pogrubione wałeczki błony śluzowej woków brzegów protezy, mogą występować owrzodzenia. W obrazie mikroskopowym widoczna jest tkanka łączna uboga w komórki – głównie jest to nabłonek płaski, nadmiernie rogowaciejący, czasami towarzyszy temu także hiperplazja nabłonka i przewlekłe zapalenie. W bardzo rzadkich przypadkach może dojść do metaplazji chrzęstnej, co może być przyczyną rozwoju rzadkiego nowotworu złośliwego – chrzęstniaka mięsakowatego (chondrosarcoma) – dlatego konieczna jest konsultacja patomorfologiczna. Leczenie polega na chirurgicznym usunięciu zmian za pomocą skalpela lub laserowo oraz badania pobranego wycinka nowotworu, ponadto konieczne jest wykonanie nowej protezy, ewentualnie poprawienie konstrukcji protezy używanej, tak, aby nie powodowała ona zmian chorobowych w obrębie błony śluzowej pacjenta.
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń

